Therapie
Wie wird das Ewing-Sarkom behandelt?
Das Ewing-Sarkom wird mittels einer multimodalen Therapie behandelt. Sie umfasst folgende Behandlungsansätze:
- Chemotherapie
- Operation
- Strahlentherapie
Bei manchen Betroffenen kann auch eine sogenannte Hochdosis-Chemotherapie mit anschließender autologer (körpereigener) Stammzelltransplantation sinnvoll sein.
Die Behandlung sollte in erfahrenen und spezialisierten Zentren durchgeführt werden. Dort erfolgt die Therapie nach den standardisierten Behandlungsprotokollen sowie im Rahmen von Optimierungsstudien. Das ermöglicht wiederum eine ständige Evaluation und Beobachtung. Ziel ist es, die Langzeitüberlebensraten sowie die Verträglichkeit der Therapie zu verbessern.
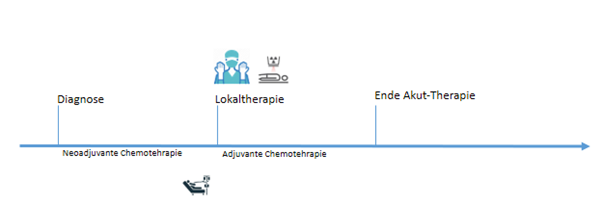
In den meisten Fällen folgt der Therapieplan folgendem Konzept:
- Neoadjuvante Chemotherapie
- Lokaltherapie (Operation und/oder Bestrahlung)
Adjuvante Chemotherapie
Neoadjuvante Chemotherapie
Mithilfe der Chemotherapie sollen der Tumor und eventuell vorhandene Metastasen verkleinert und abgetötet werden. Auf diese Weise sollen möglichst optimale Bedingungen für die nachfolgende Lokaltherapie geschaffen werden.
Die neoadjuvante Chemotherapie bekämpft alle Absiedlungen – auch die kleinsten Mikrometastasen – und verhindert die weitere Ausbreitung (Metastasierung) des Tumors im Körper. Die Chemotherapie besteht aus unterschiedlichen zellwachstumshemmenden Medikamenten (Zytostatika). Ihre Kombination hat sich als besonders wirksam in der Bekämpfung des Ewing-Sarkoms erwiesen.
Zytostatika hemmen oder stoppen auf ganz unterschiedlichem Wege das Wachstum von Zellen. Sie können jedoch nicht zwischen gesunden Körperzellen und Krebszellen unterscheiden. Besonders gut wirken sie bei Zellen, die sich schnell teilen. Das trifft auf die meisten Krebszellen zu und ist der Grund für den Erfolg der Therapie. Allerdings gibt es auch gesunde Körperzellen, die sich schnell teilen – z.B. die Zellen der Schleimhäute oder Haare. Dadurch entstehen die typischen Nebenwirkungen wie Haarausfall oder Übelkeit. (ggf. Abbildung)
Die Betroffenen in Deutschland und vielen anderen europäischen Ländern werden im Rahmen der (Studien-) Protokolle und Behandlungsempfehlungen unserer Kooperativen Ewing-Sarkom Studiengruppe (Cooperative Ewing Sarcoma Study, CESS) behandelt.
In den vergangenen Jahren hat sich aus international durchgeführten Studien eine Standardkombination aus verschiedenen Chemotherapie-Präparaten etabliert: Polychemotherapie aus Vincristin, Doxorubicin, Cyclophosphamid, Ifosfamid und Etoposid
Die medikamentöse Tumortherapie erfolgt in der Regel im Abstand von 14 Tagen. Hierfür wird in den meisten Fällen ein zentraler Venenkatheter gelegt – ein Zugang in die Vene, der über die gesamte Zeit der Chemotherapie bestehen bleibt.
Lokaltherapie
Nach der neoadjuvanten Chemotherapie, die über mehrere Wochen andauert, erfolgt die Lokaltherapie. Hierbei erfolgt i.d.R. eine operative Entfernung des Resttumors und gegebenenfalls vorhandener Metastasen.
Die Operation zielt darauf ab, den Tumor mit einem gewissen Sicherheitsabstand zu entfernen. Trotz des Eingriffs kann jedoch eine zusätzliche Strahlentherapie notwendig sein. Ausschlaggebend ist hier die Ausdehnung des Tumors bei Diagnosestellung und der Ausgang der Operation, Untersuchung des entfernten Tumorgewebes sowie die zu Beginn der Therapie vorliegende Krankheitsausdehnung.
Ist eine operative Therapie etwa bei schlechten Zugangsmöglichkeiten oder ungünstiger Lage nicht möglich, kann eine alleinige Bestrahlung der betroffenen Region durchgeführt werden – dann spricht man von einer definitiven Strahlentherapie. Die Strahlentherapie appliziert besondere Strahlen gezielt auf die gewünschten Regionen, um dort die Tumorzellen zu schädigen.
Adjuvante Chemotherapie
Im Anschluss erfolgt die Fortführung der Chemotherapie – die adjuvante Chemotherapie. Durch die adjuvante Therapie sollen die letzten verbliebenen Tumorzellen beseitigt werden, um die Prognose zu verbessern und ein Rezidiv (Wiederauftreten) des Krebses zu verhindern.
Sie wird auf Grundlage der Operationsergebnisse bei manchen Betroffenen etwas angepasst. Fragen, die hierbei eine Rolle spielen sind: Konnte der Tumor komplett entfernt werden? Wie haben die Tumorzellen auf die Chemotherapie angesprochen?
Gegebenenfalls kann eine Hochdosis-Chemotherapie mit anschließender Rückgabe körpereigener Stammzellen (autologer Stammzelltransplantation) oder eine parallel zur adjuvanten Chemotherapie laufende Bestrahlung notwendig sein.
Dauer der Therapie
Wie lange die Therapie dauert, hängt von verschiedenen Faktoren ab – vom Stadium, der Art sowie vom Gesundheitszustand der Betroffenen. Zudem spielen die Verträglichkeit der Chemotherapie und die Dauer der körperlichen Regeneration (Nebenwirkungen) eine erhebliche Rolle.
In der Regel dauert die Chemotherapie ca. 1 Jahr und wird in 14-tägigen Abständen gegeben. Patienten und Patientinnen verweilen im Rahmen der Behandlung 3 bis 6 Nächte in der Klinik. Anschließend gibt es eine Erholungsphase, in der sich der Körper regenerieren kann.
Die erheblichen Nebenwirkungen und mitunter begrenzte Wirksamkeit gegen manche Tumore sind Antrieb für uns, eine ständige Verbesserung der aktuellen Therapieschemata im Rahmen von Forschungsprojekten und klinischen Studien zu erproben.